Druk 3D skóry – czy “żywe” opatrunki zmienią przyszłość medycyny?
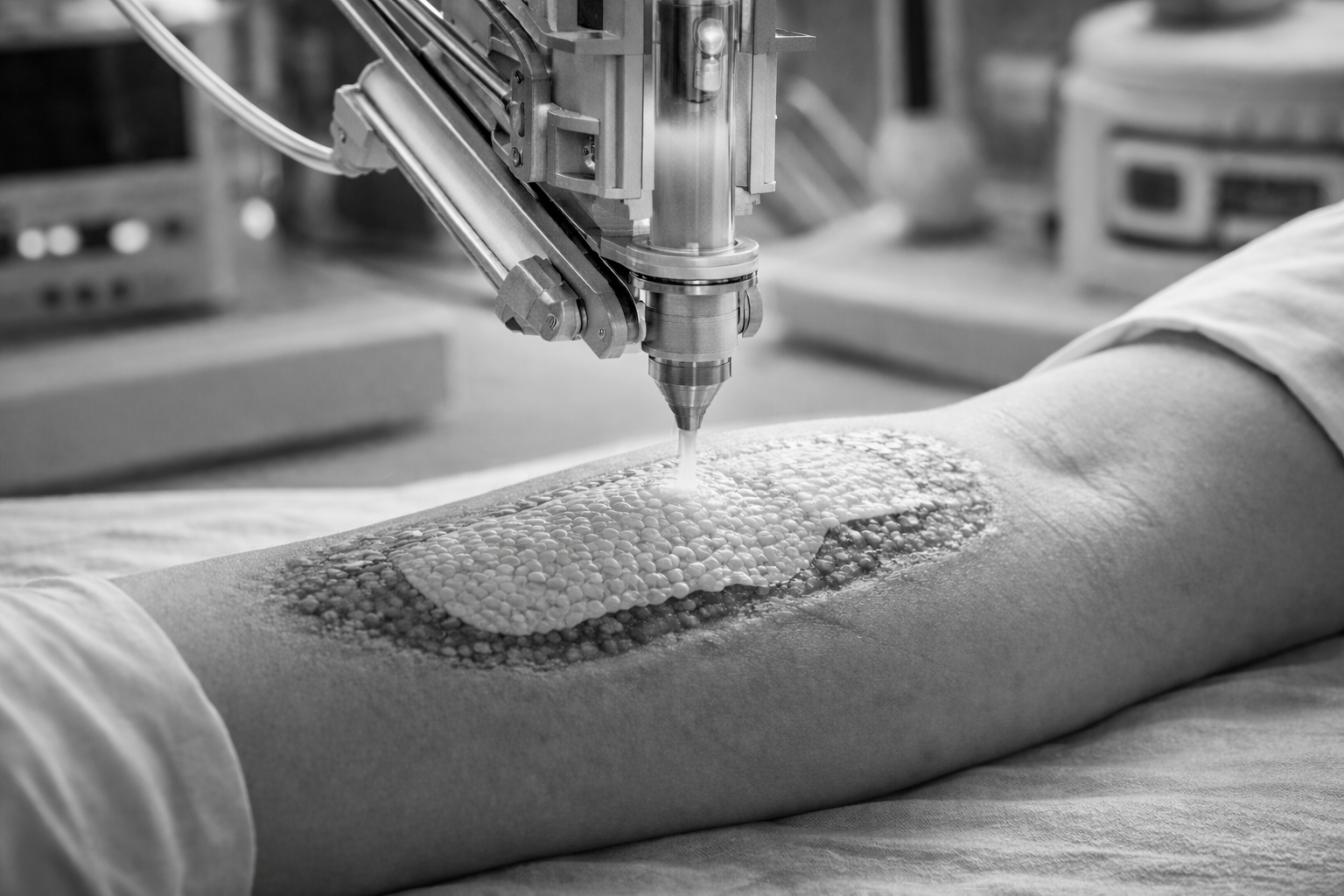
Druk 3D tkanek skóry – czy realne są “żywe” opatrunki drukowane na miejscu?
Jeszcze kilka lat temu druk 3D skóry brzmiał jak futurystyczna ciekawostka. Dziś to jeden z najbardziej praktycznych kierunków rozwoju bioinżynierii: zamiast klasycznego opatrunku, który tylko osłania ranę, pojawia się koncepcja “żywego” opatrunku – materiału biologicznego, który aktywnie wspiera gojenie. Najbardziej ekscytująca wizja? Drukowanie takiego opatrunku bezpośrednio na pacjencie, na miejscu – w szpitalu, na SOR-ze, a docelowo nawet w warunkach polowych.
Co to znaczy “żywy opatrunek” i czym różni się od zwykłego?
Klasyczny opatrunek ma przede wszystkim chronić i utrzymać odpowiednie warunki (wilgotność, bariera przed zakażeniem). “Żywy” opatrunek idzie krok dalej: zawiera komórki i/lub biologicznie aktywne składniki, a jego struktura jest projektowana tak, by przypominała środowisko naturalnej skóry. Dzięki temu może:
- wspierać regenerację poprzez dostarczanie komórek lub sygnałów biochemicznych,
- przyspieszać zamykanie rany i odbudowę tkanek,
- zmniejszać ryzyko bliznowacenia (w zależności od typu rany i protokołu leczenia),
- lepiej dopasowywać się do nieregularnych ubytków niż standardowe opatrunki.
Jak działa druk 3D skóry w praktyce?
W bio-druku zamiast filamentu używa się tzw. bioinku – mieszaniny hydrożelu (który tworzy “rusztowanie”) oraz składników biologicznych, często z udziałem komórek. Drukarka układa warstwy w określonej geometrii, aby uzyskać strukturę zbliżoną do skóry. W zależności od rozwiązania, celem może być:
- stworzenie tymczasowej warstwy ochronnej wspierającej gojenie,
- odtworzenie elementów naskórka i skóry właściwej,
- zaprojektowanie porowatości i kanałów, które poprawiają transport tlenu i składników odżywczych.
Drukowanie “na miejscu” – co brzmi łatwo, a co jest trudne?
Koncepcja drukowania opatrunku bezpośrednio na ranie jest kusząca, bo pozwala idealnie dopasować kształt i grubość warstw. W praktyce to jednak środowisko pełne wyzwań:
- sterylność – urządzenie i materiał muszą działać jak sprzęt medyczny, a nie prototyp laboratoryjny,
- ruch pacjenta i mikrodrgania – druk musi być stabilny mimo trudnych warunków,
- wilgotność i krwawienie – rana nie jest “czystą” platformą jak stół roboczy,
- czas – rozwiązanie musi działać szybko, bo w medycynie liczą się minuty,
- przechowywanie bioinku – materiał biologiczny ma ograniczoną trwałość i wymaga kontrolowanych warunków.
Co jest już realne, a co wciąż “przed nami”?
Dziś najbardziej realne są rozwiązania, które działają jak bioaktywne opatrunki (czasem z komórkami, czasem bez), tworzone w kontrolowanych warunkach i aplikowane na ranę jak gotowy produkt. Drukowanie bezpośrednio na pacjencie jest możliwe w modelach eksperymentalnych i w ściśle kontrolowanych scenariuszach, ale droga do masowego zastosowania zależy od kilku kluczowych kroków:
- standaryzacja bioinków i procedur przygotowania,
- bezpieczeństwo (ryzyko zakażeń, reakcje immunologiczne, stabilność materiału),
- powtarzalność efektów klinicznych,
- regulacje – dopuszczenie medyczne to często najdłuższy etap,
- koszt i logistyka – system musi być opłacalny i łatwy do wdrożenia w szpitalach.
Największa bariera: naczynia krwionośne i “pełna” skóra
Odtworzenie cienkiej warstwy ochronnej jest łatwiejsze niż stworzenie w pełni funkcjonalnej skóry. Największym wyzwaniem jest unaczynienie – bez doprowadzenia tlenu i składników odżywczych głębsze warstwy tkanek nie przetrwają. Dlatego wiele rozwiązań skupia się na opatrunkach wspomagających gojenie, a nie na “drukowaniu całej skóry 1:1” w sensie biologicznym.
Gdzie to może wejść najszybciej?
Najbardziej obiecujące zastosowania “żywych” opatrunków i bio-druku skóry to:
- oparzenia (zwłaszcza rozległe i trudne w leczeniu),
- trudno gojące się rany (np. przewlekłe owrzodzenia),
- chirurgia rekonstrukcyjna jako wsparcie regeneracji,
- medycyna ratunkowa – docelowo szybkie “załatanie” ubytku biologicznie aktywną warstwą.
Wniosek: “żywe” opatrunki są realne, druk na pacjencie – coraz bliżej
Żywe, bioaktywne opatrunki to kierunek, który ma solidne podstawy technologiczne i kliniczne – szczególnie tam, gdzie klasyczne metody zawodzą. Drukowanie na miejscu jest najbardziej spektakularną wersją tej idei i może stać się standardem w wyspecjalizowanych zastosowaniach, ale wymaga dopracowania sterylności, powtarzalności i logistyki materiałów. Jeśli ten trend utrzyma tempo, to za kilka lat “opatrunek z drukarki” może przestać być nagłówkiem z laboratorium, a stać się narzędziem w realnej praktyce klinicznej.
